Перейти к:
Неочевидный диагноз: редкие варианты удвоения уретры у мальчиков
https://doi.org/10.31146/2949-4664-apps-3-2-79-87
Аннотация
Удвоение уретры — редкий врожденный порок развития нижних мочевых путей, в подавляющем большинстве случаев характерен для мальчиков. Истинная частота встречаемости неизвестна, публикации в медицинских сообществах малочисленны, как правило, представлены отдельными клиническими наблюдениями. Удвоения уретры подразделяют на полное (обе уретры выходят отдельно из мочевого пузыря и открываются каждая своим меатусом) и неполное (добавочный канал имеет только одно отверстие: в дистальном отделе на поверхности полового члена или в проксимальном отделе, сообщаясь с основной уретрой). Неполное удвоение уретры встречается чаще. Вариабельность и частота клинических проявлений определяется типом аномалии и наличием осложнений. Верификация варианта удвоения при наличии удвоенного меатуса, деформации полового члена и двойной струи мочи не вызывает затруднений. Клинические варианты, сопровождающиеся дизурическими явлениями, рецидивирующей инфекцией мочевыводящих путей, недержанием мочи или клиникой парапроктита, встречаются значительно реже и могут вызывать трудности в своевременной диагностике. Удвоения уретры, представленные наличием парауретерального хода, могут сопровождаться отсутствием симптоматики в течение длительного времени. Дополнительные сложности связаны с отсутствием общепринятой утвержденной классификации, алгоритмов диагностики и тактики хирургического лечения, что ставит перед детскими хирургами и урологами серьезные задачи при лечении данной патологии. Большинство специалистов опирается, как правило, на классификацию удвоения уретры E.L. Effman (1976) и/или Williams — Kenawi and Mollard (1984). Мы использовали классификацию E.L. Effman (1976), которая считается наиболее полной и детализированной, именно ее мы использовали при описании клинических наблюдений в данной статье.
Хирургическое лечение зависит от классификационного типа и включает, как правило, иссечение добавочной уретры и пластику основной уретры при необходимости. Лечение подтипа IIA2-Y представляет наибольшие технические сложности, поскольку требует пластики промежности, иссечения второй уретры и восстановления анатомии мочеиспускательного канала.
В данной статье представлены IIA2-Y типы удвоения уретры у мальчиков.
Ключевые слова
Для цитирования:
Тарасова Д.С., Морозов Д.А., Морозова О.Л., Чубыкина А.С., Айрян Э.К., Айрапетян М.И., Суходольская О.В., Морозов К.Д., Попова М.В., Загрянина А.А. Неочевидный диагноз: редкие варианты удвоения уретры у мальчиков. Архив педиатрии и детской хирургии. 2025;3(2):79-87. https://doi.org/10.31146/2949-4664-apps-3-2-79-87
For citation:
Tarasova D.S., Morozov D.A., Morozova O.L., Chubykina A.S., Ayryan E.K., Airapetyan M.I., Sukhodolskaya O.V., Morozov K.D., Popova M.V., Zagryanina A.A. An unobvious diagnosis: Rare variants of urethral duplication in boys. Archives of Pediatrics and Pediatric Surgery. 2025;3(2):79-87. (In Russ.) https://doi.org/10.31146/2949-4664-apps-3-2-79-87
Введение
Удвоение уретры — чрезвычайно редкая аномалия развития нижних мочевых путей (на сегодня в мировой литературе опубликовано порядка 500 клинических наблюдений) [1][2], встречается преимущественно у мальчиков и характеризуется наличием добавочного мочеиспускательного канала, который открывается в области полового члена, мошонки, промежности или ануса [3][4]. Удвоение уретры характеризуется многообразием и неспецифичностью клинических проявлений, что определяет трудности в своевременной и правильной верификации диагноза [5][6]. На сегодня предложено несколько классификаций, ни одна из них не является общепринятой и утвержденной для постановки диагноза и выбора тактики хирургического лечения. Большинство специалистов опираются, как правило, на классификацию удвоения уретры E.L. Effman (1976) (рис. 1) и/или Williams — Kenawi and Mollard (1984) (рис. 2). Мы использовали классификацию E.L. Effman (1976) [7] как наиболее подходящую продемонстрированным в данной статье клиническим наблюдениям.
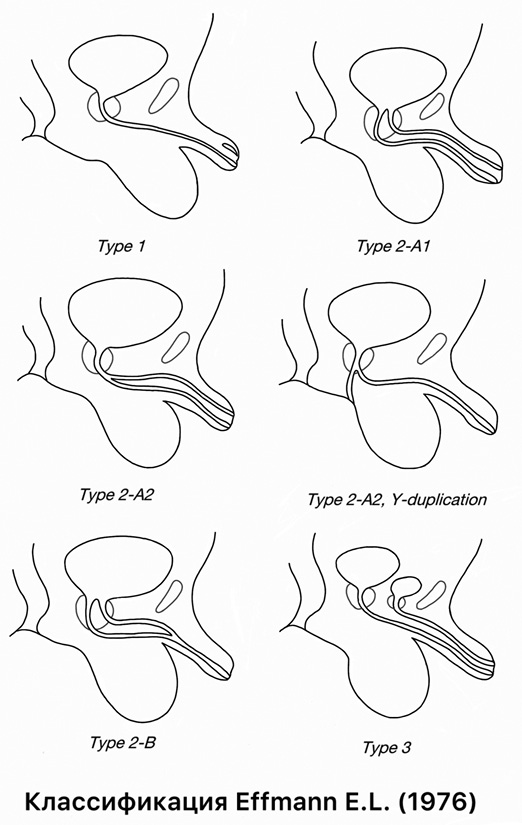
Рисунок 1.
Классификация E.L. Effman , рисунок А.А. Загряниной
Figure 1.
Classification by E.L. Effman, drawing by A.A. Zagryanina
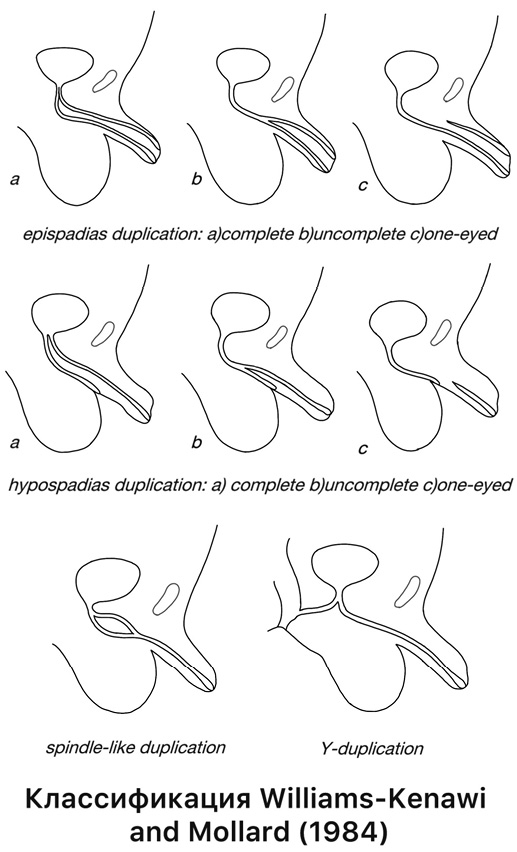
Рисунок 2.
Классификация Williams — Kenawi and Mollard (1984), рисунок А.А. Загряниной
Figure 2.
Classification by Williams — Kenawi modified by Mollard (1984), drawing by A.A. Zagryanina
Цель данной публикации — представить редкие клинические варианты удвоения уретры у мальчиков, а также алгоритм обследования и хирургической коррекции.
Клиническое наблюдение № 1
Мальчик 10 лет поступил в отделение детской хирургии ДГКБ № 9 имени Г.Н. Сперанского с жалобами на периодическое выделение мочи из ануса. Согласно данным анамнеза, указанные жалобы впервые отмечены в возрасте 2 лет 10 месяцев, обследован в детском хирургическом стационаре г. Москвы, диагностирован транссфинктерный параректальный свищ (диагноз установлен на основании результатов микционной цистоуретрографии (МЦУГ)). Выполнена попытка иссечения свища: в ходе операции установлено, что свищ не имеет оформленной стенки, только слизистую выстилку. Его выделение и иссечение интраоперационно сочтено технически невозможным. Принято решение о выполнении единственной возможной манипуляции — склерозировании свищевого хода 96% спиртовым раствором. После выписки спустя несколько недель выделение мочи из ануса возобновилось, в течение длительного времени родители не обращались к специалистам.
Объективный статус при поступлении: наружные половые органы сформированы правильно, по мужскому типу. Яички в мошонке. Крайняя плоть удалена (ранее выполнено circumcisio prepuce), меатус расположен правильно в центре головки полового члена, диаметр меатуса соответствует возрасту. Анус сформирован правильно, расположен в долженствующем месте, сомкнут. При пальцевом раздражении определяются концентрические сокращения волокон наружного анального сфинктера. Анус свободно проходим для указательного пальца. Свищевое отверстие при осмотре перианальной области не определяется.
Для визуализации свищевого хода было проведено комплексное обследование. Первостепенно выполнены рентгенологические исследования: цистоуретрография, по данным которой затеков контраста и контрастирования свищевого хода не отмечено (рис. 3). Далее — экскреторная урография, исследование выявило нормальное строение мочевыводящих путей, за исключением незначительного скопления количества контрастного вещества в виде «глыбки» в проекции гребня лобковой кости слева, которое первоначально было расценено как артефакт, но при детальном осмыслении результатов натолкнуло на мысль о связи с мочевым пузырем и предопределило следующее исследование (рис. 4).
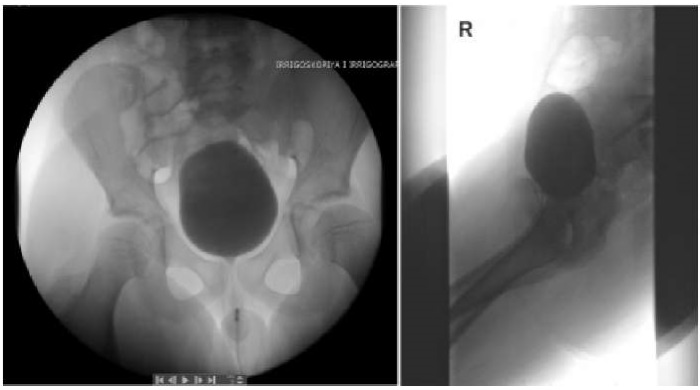
Рисунок 3.
Микционная цистуретрография: данных за патологию нижних мочевых путей не отмечается (фото из архива кафедры детской хирургии и урологии — андрологии им. Л.П. Александрова)
Figure 3.
Voiding cystourethrography: no evidence of lower urinary tract pathology (photo from the archive of the L.P. Alexandrov Department of Pediatric Surgery and Urology–Andrology)
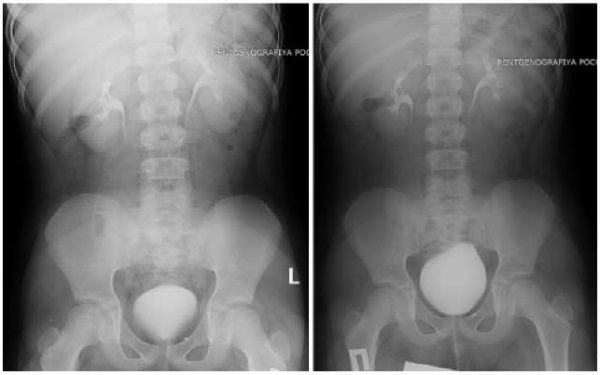
Рисунок 4.
Экскреторная урография. Отмечается скопление контраста в проекции гребня лобковой кости слева в виде «глыбки» (фото из архива кафедры детской хирургии и урологии — андрологии им. Л.П. Александрова)
Figure 4.
Excretory urography. A contrast accumulation in the projection of the pubic crest on the left noted in the form of a «lump» (photo from the archive of the L.P. Alexandrov Department of Pediatric Surgery and Urology-Andrology)
Принято решение о проведении пробы с метиленовым синим: в мочевой пузырь введен контраст, спустя час после введения отмечено капельное выделение контраста через точечное отверстие, расположенное параректально в проекции 3 часов условного циферблата (рис. 5). После подтверждения сообщения мочевого пузыря с параректальной областью был выполнен ряд исследований, направленных на визуализацию выявленного свищевого хода — фистулография (рис. 6) и КТ-3D-моделирование. Фистулография с введением водорастворимого контраста позволила верифицировать расположение и протяженность свищевого хода (протяженность до 6,0 см, наибольшим диаметром в дистальных отделах — до 0,5 см). Также подтверждено сообщение с мочевым пузырем в области шейки, контраст достоверно определялся в полости мочевого пузыря. КТ-3D-моделирование детально определило топографию и синтопию свища (рис. 7).
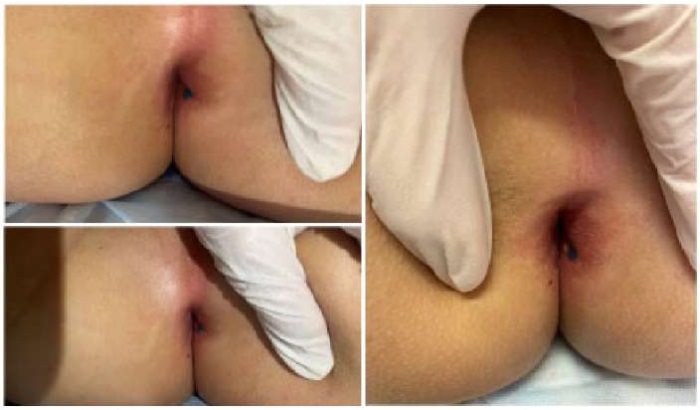
Рисунок 5.
Точечное выделение контраста (метиленовый синий) в параректальной области (фото из архива кафедры детской хирургии и урологии — андрологии им. Л.П. Александрова)
Figure 5.
Spot-like contrast medium (methylene blue) discharge in the pararectal area (photo from the archive of the L.P. Alexandrov Department of Pediatric Surgery and Urology-Andrology).
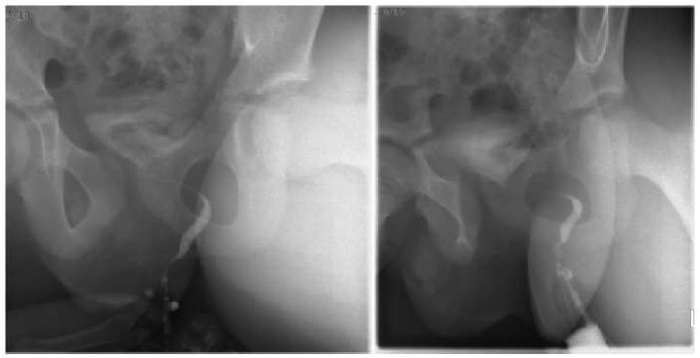
Рисунок 6.
Фистулография с контрастированием (фото из архива кафедры детской хирургии и урологии — андрологии им. Л.П. Александрова)
Figure 6.
Fistulography with contrast (photo from the archive of the L.P. Alexandrov Department of Pediatric Surgery and Urology–Andrology)
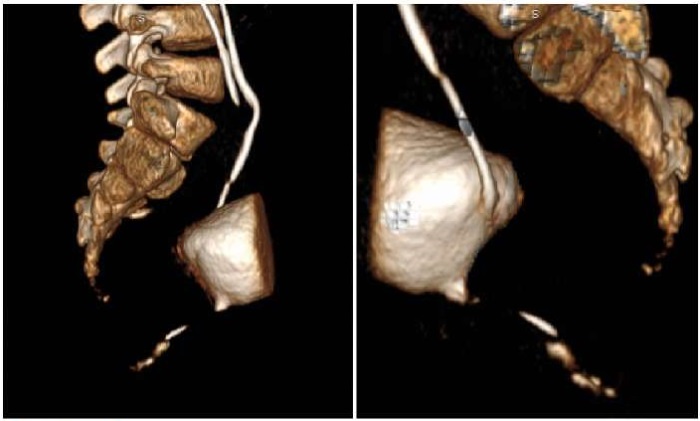
Рисунок 7.
КТ-моделирование свищевого хода (фото из архива кафедры детской хирургии и урологии — андрологии им. Л.П. Александрова)
Figure 7.
CT modeling of the fistula tract (photo from the archive of the L.P. Alexandrov Department of Pediatric Surgery and Urology–Andrology)
Завершающим этапом в диагностическом алгоритме стала уретроцистоскопия с предварительным введением в наружное отверстие свища гладкого проводника, при проведении которого на расстоянии 6 см в шейке мочевого пузыря примерно на 3 часах визуализирован проксимальный конец проводника, выходящий из патологического хода. Таким образом, констатировано наличие пузырно-промежностного свища (рис. 8).
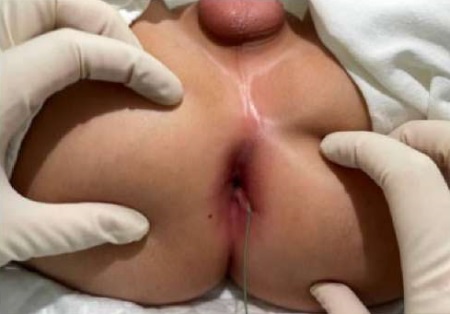
Рисунок 8.
Цистоскопия с заведением гладкого проводника в свищевое отверстие (фото из архива кафедры детской хирургии и урологии — андрологии им. Л.П. Александрова)
Figure 8.
Cystoscopy with insertion of a smooth guidewire into the fistula opening (photo from the archive of the L.P. Alexandrov Department of Pediatric Surgery and Urology – Andrology)
Хирургическое лечение заключалось в полном иссечении свища до шейки мочевого пузыря без травматизации последней. В наружное свищевое отверстие установлен катетер Нелатона № 6, вокруг свищевого отверстия выполнен окаймляющий разрез, свищ взят на держалки, выделен от окружающих тканей, у шейки мочевого пузыря дважды лигирован и отсечен. При мобилизации отмечено, что стенка свища представлена только эпителиальной выстилкой (рис. 9 а, б).
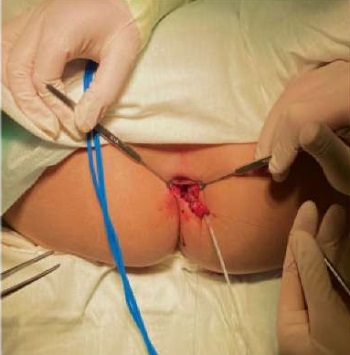
Рисунок 9а.
Иссечение удвоенной уретры (фото из архива кафедры детской хирургии и урологии — андрологии им. Л.П. Александрова)
Figure 9a.
Excision of a double urethra (photo from the archive of the L.P. Alexandrov Department of Pediatric Surgery and Urology–Andrology)
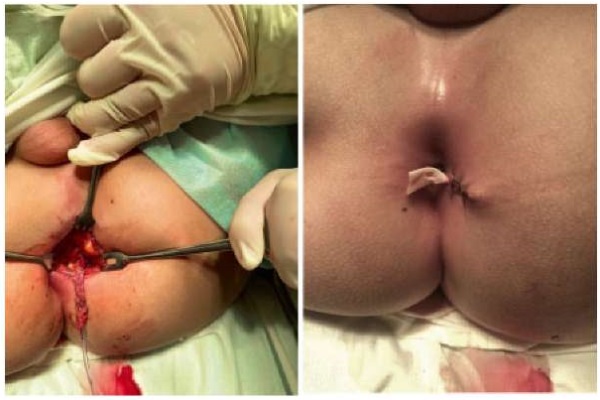
Рисунок 9б.
Иссечение удвоенной уретры (фото из архива кафедры детской хирургии и урологии — андрологии им. Л.П. Александрова)
Figure 9b.
Excision of a double urethra (photo from the archive of the L.P. Alexandrov Department of Pediatric Surgery and Urology–Andrology)
После операции ребенок находился на уретральном катетере 7 суток, проведен курс стандартной антибиотикотерапии. Выписан на 10-е сутки после снятия швов, отмечено заживление первичным натяжением.
При микроскопическом исследовании операционного материала в стенке свища обнаружены фрагменты уротелия и мышечных волокон. Анализ литературы в совокупности с результатами гистологического позволил сделать предположение о наличии у пациента удвоения уретры (рис. 10).
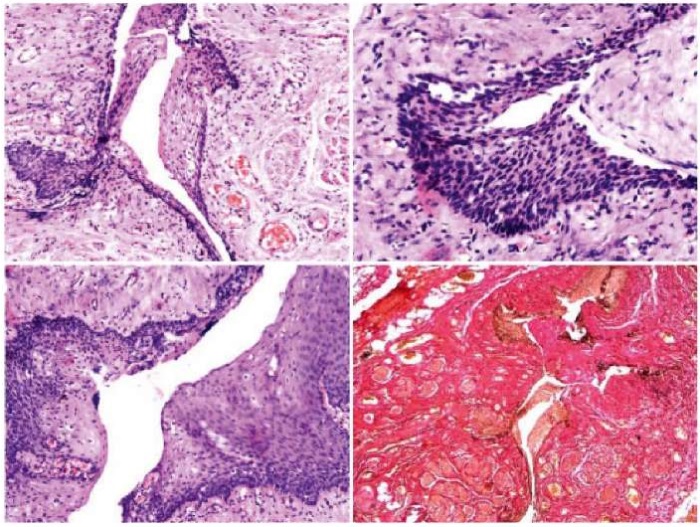
Рисунок 10.
Гистологическое исследование операционного материала. Окраска гематоксилин-эозином по Ван Гизону (фото из архива кафедры детской хирургии и урологии — андрологии им. Л.П. Александрова)
Figure 10.
Histological examination of surgical material. Van Gieson hematoxylin and eosin staining (photo from the archive of the L.P. Alexandrov Department of Pediatric Surgery and Urology-Andrology)
Контрольное обследование проведено через 1, 12 и 24 месяца, данных о рецидиве нет (рис. 11). На контрольной цистоскопии спустя 24 месяца отмечается выбухание слизистой в области шейки мочевого пузыря (в прежнем месте расположения внутреннего отверстия добавочного мочеиспускательного канала), поиск свищевого хода с помощью проводника результатов не дал.
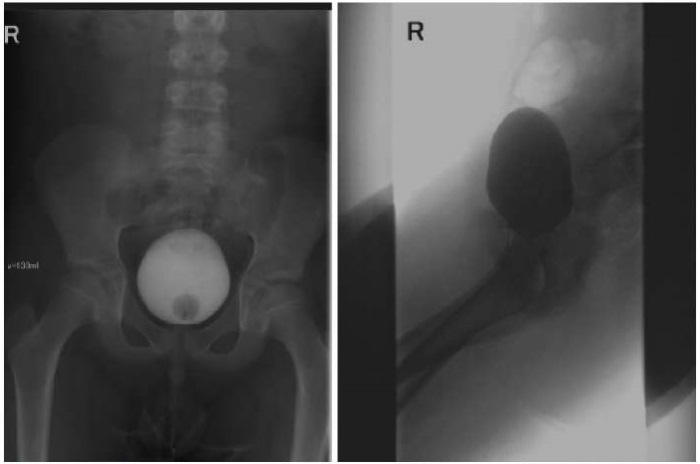
Рисунок 11.
Контрольная микционная цистоуретрография через 12 месяцев (фото из архива кафедры детской хирургии и урологии — андрологии им. Л.П. Александрова)
Figure 11.
Control micturition cystourethrography after 12 months (photo from the archive of the L.P. Alexandrov Department of Pediatric Surgery and Urology–Andrology)
Клиническое наблюдение № 2
Мальчик, 1 год 2 месяца, с рождения наблюдался с объемным образованием в перианальной области. В возрасте 10 месяцев госпитализирован с клиникой острого парапроктита, проведено вскрытие и дренирование абсцесса, стандартный курс антибактериальной терапии. После стихания острых симптомов воспаления последовательно выполнены УЗИ и фистулография. Результаты исследований выявили, что полость абсцесса имеет значительную протяженность в мягких тканях и сообщается с мочевым пузырем, сделано предположение о наличии врожденного пузырно-промежностного свища. Ребенок выписан с рекомендациями повторного обследования через месяц, но спустя несколько дней госпитализирован повторно с жалобами на беспокойство при микции и неприятный запах мочи; продолжена антибактериальная терапия до полного купирования воспалительных явлений и нормализации лабораторных показателей.
Спустя два месяца появился отек, покраснение и болезненность в области мошонки справа. Госпитализация в отделение детской хирургии ММКЦ «Коммунарка». При осмотре в перианальной области на девяти часах условного циферблата визуализировано свищевое отверстие диаметром 0,1–0,2 см без отделяемого (рис. 12). С учетом предыдущего анамнеза принято решение о проведении цистографии, в результате которой при микции обнаружен затек контраста вне мочевого пузыря в свищевой ход. Выполнена цистоскопия — свищевое отверстие не визуализировано. На серии снимков МРТ малого таза в промежностной клетчатке справа обнаружен свищевой ход протяженностью 35 мм, шириной 13 мм. Накопленный нами ранее опыт позволил предположить наличие удвоения уретры. Принято решение об оперативном лечении: в перианальной области выполнен разрез, тупым и острым путем выполнена мобилизация свища (рис. 13), который интимно прилегал к m. levator ani и стенке прямой кишки до условного вхождения последнего в шейку мочевого пузыря, лигирован, пересечен. Сообщения свищевого хода с прямой кишкой не выявлено. При гистологическом исследовании установлено, что стенка свищевого хода представлена фиброзно-мышечной и зрелой жировой тканью с выстилкой из многослойного плоского неороговевающего и переходного эпителия.
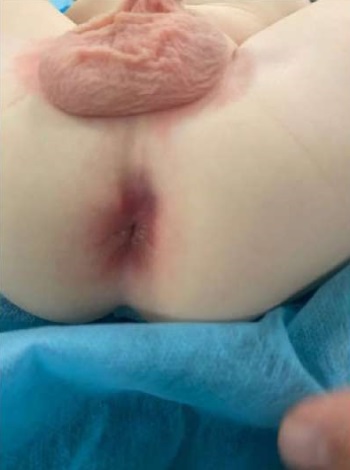
Рисунок 12.
Локальный статус. Свищевое отверстие на 9 часах условного циферблата (фото из архива кафедры детской хирургии и урологии — андрологии им. Л.П. Александрова)
Figure 12.
Local status. Fistula opening at 9 o’clock on a conventional clock face (photo from the archive of the L.P. Alexandrov Department of Pediatric Surgery and Urology-Andrology)
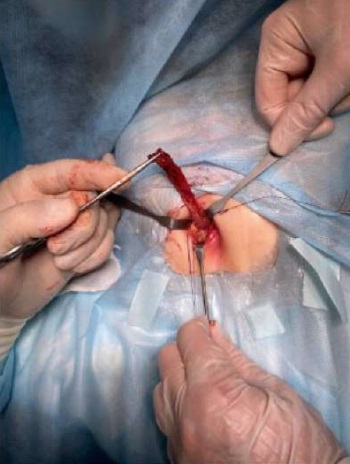
Рисунок 13.
Стенка свищевого хода выделена из окружающих тканей (фото из архива кафедры детской хирургии и урологии — андрологии им. Л.П. Александрова)
Figure 13.
The wall of the fistula tract isolated from the surrounding tissues (photo from the archive of the L.P. Alexandrov Department of Pediatric Surgery and Urology–Andrology)
Ранний послеоперационный период осложнился несостоятельностью одного кожного шва и нагноением в области операции, ситуацию удалось стабилизировать местной консервативной терапией (ванночки с раствором перманганата калия). Ребенок находился в стационаре до полного купирования воспалительного процесса, выписан домой в удовлетворительном состоянии.
Обсуждение
Представленные клинические наблюдения, на наш взгляд, наиболее соответствуют IIА2-Y-типу удвоения уретры согласно классификации E.L. Effman, при котором добавочная уретра берет начало в шейке мочевого пузыря и открывается собственным меатусом в области ануса или перианальной области (рис. 14). Хирургическое иссечение при таком типе удвоения сопряжено со значительным риском травматизации важных анатомических структур в полости малого таза. Изучив опыт коллег в Российской Федерации и за рубежом, мы сделали вывод, что иные методы оперативного лечения (электрокоагуляция, склерозирование) при наличии эпителиальной выстилки в стенке свищевого хода малоэффективны, так как не исключают развития рецидива. Полное иссечение добавочной уретры является наиболее предпочтительным. В обоих клинических наблюдениях нам удалось достигнуть стойкой ремиссии: при контрольном обследовании через 1, 12 и 24 месяца подтекания мочи, инфекции мочевыводящих путей нет.
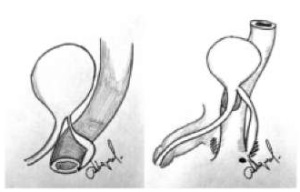
Рисунок 14.
Схематическое изображение порока. Иллюстрация д.м.н., профессора Д.А. Морозова
Figure 14.
Schematic representation of the defect. Illustration by D.A. Morozov, Dr. Sci. (Med.), Prof.
Заключение
Удвоение уретры встречается крайне редко, клиническая картина варьирует в зависимости от классификационного типа порока, Верификация варианта удвоения при наличии удвоенного меатуса, деформации полового члена и двойной струи мочи не вызывает затруднений. Клинические варианты, сопровождающиеся дизурическими явлениями, рецидивирующей инфекцией мочевыводящих путей, недержанием мочи или клиникой парапроктита, встречаются значительно реже и могут обуславливать трудности своевременной постановки диагноза. Важный факт: наличие сообщения между мочевым пузырем и промежностью либо прямой кишкой может стать причиной хронической восходящей инфекции мочевыводящих путей, мацерации кожных покровов промежности, выраженного дискомфорта и снижения качества жизни.
На наш взгляд, публикация редких клинических наблюдений и обсуждение в профессиональных сообществах способствует накоплению клинического опыта в лечении данной патологии.
Вклад авторов / Author contribution
Д.А. Морозов, О.Л. Морозова — идея и дизайн исследования, окончательное редактирование рукописи.
Д.С. Тарасова, А.С. Чубыкина — обзор литературы, сбор и анализ данных литературных источников и историй болезни, написание текста и редактирование рукописи.
Э.К. Айрян, М.И. Айрапетян, О.В. Суходольская, К.Д. Морозов — подготовка и обработка медицинских данных, обработка интраоперационных фотографий, редактирование рукописи.
М.В. Попова — подготовка и обработка медицинских данных.
А.А. Загрянина — обработка медицинских данных, подготовка иллюстраций.
Dmitry A. Morozov, Olga L. Morozova — research concept, study design, and manuscript revision.
Darya S. Tarasova, Anna S. Chubykina — literature review, collection and analysis of medical records, manuscript writing and revision.
Eduard K. Ayryan, Maxim I. Airapetyan, Olga V. Sukhodolskaya, Kirill D. Morozov — data curation, visualization, manuscript revision.
Marina V. Popova — data curation.
Anna A. Zagryanina — data curation, visualization.
Список литературы
1. Каганцов И.М., Санников И.А., Головин А.В., Сварич В.Г. Редкий вариант удвоения уретры у мальчика. Вестник урологии. 2020;8(2):107–112. doi: 10.21886/2308-6424-2020-8-2-107-112.
2. Дутов В.В., Романов Д.В. Удвоение мочеиспускательного канала у детей и подростков. Вестник урологии. 2023;11(1):159–164. doi: 10.21886/2308-6424-2023-11-1-159-164.
3. Kang S.K., Kim J., Lee Y.S., Han S.W., Kim S.W. Urethral duplication in male children: A study of 12 cases. J Pediatr Surg. 2020;(10):2216–2220. doi: 10.1016/j.jped-surg.2019.12.012.
4. Wani S.A., Munianjana N.B., Jadhav V., Ramesh S., Gowrishankar B.C., Deepak J. Urethral Duplication in Children: Experience of Twenty Cases. J Indian Assoc Pediatr Surg. 2019; 24(4):275–280. doi: 10.4103/jiaps.JI-APS_164_18.
5. Taghavi K., Trachta J., Mushtaq I. Urethral duplication: a case for careful examination. Arch Dis Child. 2019;104(7):685. doi: 10.1136/archdischild-2018-314830.
6. AbouZeid A.A., Safoury H.S. et al. Th e double urethra: revisiting the surgical classification. Therapeutic Advances in Urology. 2015;7(2)76–84. doi: 10.1177/1756287214561760.
7. Effmann E.L., Lebowitz R.L., Colodny A.H. Duplication of the urethra. Radiology. 1976;119(1):179–85. DOI: 10.1148/119.1.179.
Об авторах
Д. С. ТарасоваРоссия
Тарасова Дарья Сергеевна, к.м.н., ассистент кафедры детской хирургии и урологии-андрологии им. Л.П. Александрова; врач — детский хирург
Scopus Author ID: 57193897282
Research Author ID: P-4812-2018
ул. Большая Пироговская, д. 2, стр. 4, г. Москва, 119991
Шмитовский проезд, 29, г. Москва, 123317
Д. А. Морозов
Россия
Морозов Дмитрий Анатольевич, д.м.н., профессор, директор; главный внештатный детский специалист-хирург Министерства здравоохранения Российской
Федерации
Scopus Author ID: 56677459800
ул. Талдомская, д. 2, г. Москва, 125412
О. Л. Морозова
Россия
Морозова Ольга Леонидовна, д.м.н., профессор кафедры патологической физиологии
Scopus Author ID: 55805379800
Research Author ID: R-9125-2017
ул. Большая Пироговская, д. 2, стр. 4, г. Москва, 119991
А. С. Чубыкина
Россия
Чубыкина Анна Сергеевна, клинический ординатор кафедры детской хирургии и урологии-андрологии им. Л.П. Александрова
ул. Большая Пироговская, д. 2, стр. 4, г. Москва, 119991
Э. К. Айрян
Россия
Айрян Эдуард Каренович, к.м.н., старший научный сотрудник отдела хирургии детского возраста; доцент кафедры детской хирургии и урологии-андрологии им. Л.П. Александрова; врач — детский хирург
ул. Талдомская, д. 2, г. Москва, 125412
ул. Большая Пироговская, д. 2, стр. 4, г. Москва, 119991
Шмитовский проезд, 29, г. Москва, 123317
М. И. Айрапетян
Россия
Айрапетян Максим Игоревич, к.м.н., руководитель отдела хирургии детского возраста; доцент кафедры детской хирургии и урологии-андрологии им. Л.П. Александрова; заместитель главного врача по детской хирургии
Scopus Author ID: 57208723820
ул. Талдомская, д. 2, г. Москва, 125412
ул. Большая Пироговская, д. 2, стр. 4, г. Москва, 119991
ул. Сосенский Стан, д. 8, стр. 4, г. Москва, 108814
О. В. Суходольская
Россия
Суходольская Ольга Владимировна, ассистент кафедры детской хирургии и урологии-андрологии им. Л.П. Александрова; врач — детский хирург
Scopus Author ID: 57226518828
Research Author ID: FT-1027-2023
ул. Большая Пироговская, д. 2, стр. 4, г. Москва, 119991
ул. Сосенский Стан, д. 8, стр. 4, г. Москва, 108814
К. Д. Морозов
Россия
Морозов Кирилл Дмитриевич, к.м.н., аспирант кафедры детской хирургии и урологии-андрологии им. Л.П. Александрова, врач — детский хирург, Морозовская детская городская клиническая больница
Scopus Author ID: 57196955805
Research Author ID: OIT-3852-2025
ул. Большая Пироговская, д. 2, стр. 4, г. Москва, 119991
М. В. Попова
Россия
Попова Марина Викторовна, врач-патологоанатом
Шмитовский проезд, 29, г. Москва, 123317
А. А. Загрянина
Россия
Загрянина Анна Андреевна, студент 6-го курса, клинический институт детского здоровья имени Н.Ф. Филатова
Research Author ID: OIT-3255-2025
ул. Большая Пироговская, д. 2, стр. 4, г. Москва, 119991
Рецензия
Для цитирования:
Тарасова Д.С., Морозов Д.А., Морозова О.Л., Чубыкина А.С., Айрян Э.К., Айрапетян М.И., Суходольская О.В., Морозов К.Д., Попова М.В., Загрянина А.А. Неочевидный диагноз: редкие варианты удвоения уретры у мальчиков. Архив педиатрии и детской хирургии. 2025;3(2):79-87. https://doi.org/10.31146/2949-4664-apps-3-2-79-87
For citation:
Tarasova D.S., Morozov D.A., Morozova O.L., Chubykina A.S., Ayryan E.K., Airapetyan M.I., Sukhodolskaya O.V., Morozov K.D., Popova M.V., Zagryanina A.A. An unobvious diagnosis: Rare variants of urethral duplication in boys. Archives of Pediatrics and Pediatric Surgery. 2025;3(2):79-87. (In Russ.) https://doi.org/10.31146/2949-4664-apps-3-2-79-87
JATS XML